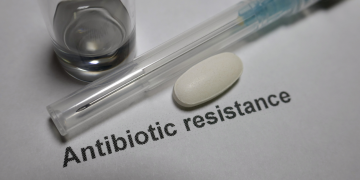
La resistenza antimicrobica rappresenta una minaccia sempre più pressante per la salute pubblica a livello mondiale. L'Organizzazione Mondiale della Sanità ha identificato la diffusione dei batteri resistenti agli antimicrobici come una delle principali emergenze sanitarie del nostro tempo. Questo fenomeno mette a rischio l'efficacia dei farmaci che utilizziamo per trattare le infezioni batteriche, compromettendo la capacità dei medici di curare malattie comuni e gravi.
La resistenza antimicrobica si sviluppa quando i batteri subiscono cambiamenti genetici che li rendono capaci di resistere all'azione degli antibiotici e di altri farmaci antimicrobici. Questo processo è favorito dall'uso eccessivo e scorretto di tali farmaci nell'uomo, negli animali e nell'ambiente. Ad esempio, l'uso inappropriato di antibiotici per trattare infezioni virali, che non rispondono a tali farmaci, contribuisce alla selezione di ceppi batterici resistenti.
Le conseguenze della resistenza antimicrobica sono gravi e possono portare a un aumento della mortalità e della morbidità dovute a infezioni batteriche. Inoltre, la comparsa di ceppi batterici multi-resistenti può rendere molto più complesso e costoso il trattamento delle infezioni, richiedendo l'utilizzo di farmaci di riserva più tossici e meno efficaci.
Per affrontare questa sfida globale, è necessario adottare un approccio integrato che coinvolga tutti gli attori coinvolti nella catena di trasmissione della resistenza antimicrobica. Gli sforzi devono concentrarsi sull'uso razionale degli antimicrobici, sull'igiene e sul controllo delle infezioni, sull'implementazione di programmi di sorveglianza epidemiologica e sulla promozione di nuovi antibiotici e terapie alternative.
In ambito clinico, i medici devono prescrivere gli antibiotici in modo appropriato, rispettando le linee guida e limitando l'uso di terapie a largo spettro quando non sono indicati. È fondamentale sensibilizzare i pazienti sull'importanza di seguire correttamente le terapie prescritte e di non abusare degli antibiotici per autotrattarsi in caso di malattie di origine virale.
Anche nel settore veterinario è essenziale ridurre l'uso non necessario di antibiotici negli animali destinati all'alimentazione, promuovendo pratiche agricole sostenibili e rispettose del benessere animale. Inoltre, è importante implementare misure di prevenzione e controllo delle infezioni negli allevamenti, per ridurre la diffusione di ceppi resistenti tra gli animali e l'uomo.
A livello globale, è necessaria una maggiore collaborazione tra i paesi per promuovere la ricerca e lo sviluppo di nuovi antibiotici e terapie antimicrobiche innovative. È fondamentale anche garantire un accesso equo e sicuro ai farmaci antimicrobici, evitando il fenomeno della contraffazione e dell'automedicazione incontrollata.
In conclusione, la resistenza antimicrobica rappresenta una sfida complessa e urgente che richiede un impegno congiunto da parte di tutti gli attori coinvolti. Solo attraverso un'azione coordinata e tempestiva sarà possibile preservare l'efficacia degli antimicrobici e garantire la salute delle generazioni future. La parola chiave per combattere la resistenza antimicrobica è collaborazione: solo unendo le forze possiamo sconfiggere questo nemico silenzioso.